Как избежать приступов стенокардии: факторы риска и проблемные вопросы. Стенокардия и алкоголь: как влияет, показания и противопоказания Можно ли при ибс парится и выпивать
Под понятием стенокардия подразумевается форма ИБС (ишемическая болезнь сердца ), возникающая из-за недостаточного количества крови в его полости. От инфаркта миокарда стенокардия отличается тем, что в момент приступа боли в области грудины никаких изменений в сердечной мышце не происходит. В то время как при приступе инфаркта наблюдается некроз тканей сердечной мышцы. Народное название стенокардии – Грудная жаба .
Причины стенокардии
- Недостаточность сердечного кровообращения в каждый конкретный момент, например, при выполнении физических нагрузок.
- Атеросклероз сердечных артерий, то есть, сужение артерий, из-за чего они не способны пропустить через себя нужный объем крови.
- Артериальная гипотензия – уменьшение притока крови к сердцу.
Симптомы
Самым верным признаком возникновения стенокардии является тянущая, сжимающая или даже обжигающая боль в области грудины. Она может иррадиировать (отдавать) в шею, ухо, левую руку. Приступы такой боли могут появляться и исчезать, хотя обычно их возникновение обуславливается определенными обстоятельствами. Также у больных может появляться тошнота и изжога. Сложность постановки правильного диагноза заключается в том, что не всегда люди, испытывая боль в ухе или других частях тела, связывают ее с приступами стенокардии.
Важно помнить, что стенокардией не является боль, которая проходит самостоятельно через полминуты или же после глубокого вздоха, глотка жидкости.
Полезные продукты при стенокардии
Правильное питание чрезвычайно важно при стенокардии. Доказано, что люди, страдающие избыточным весом, гораздо чаще подвержены данному заболеванию, более того, высок риск возникновения осложнений. Поэтому нужно сбалансировать питание и, таким образом, улучшить обменные процессы в организме.
Что следует употреблять в еду страдающим от стенокардии:
- В первую очередь каши. Особенно полезны гречка и пшено, так как в них присутствуют витамины группы В и калий. Более того, гречка обладает еще и рутином (витамин Р), а из полезных минералов содержит кальций, натрий, магний и железо.
- Рис вместе с курагой и изюмом, так называемая, кутья, полезен благодаря калию и магнию, также он является адсорбентом, то есть, выводит вредные вещества из организма.
- Пшеница , так как в ней много витаминов группы В, Е и биотина (витамина Н), регулирующего углеводный обмен.
- Овсянка – в ней имеются пищевые волокна, препятствующие появлению холестерина и клетчатка, очищающая организм. Кроме того, она богата витаминами группы В, РР, Е и фосфором, кальцием, железом, натрием, цинком, магнием.
- Ячневая крупа – она содержит витамины А, В, РР, Е, более того, в ней присутствуют бор, йод, фосфор, цинк, хром, фтор, кремний, магний, медь, железо, калий и кальций.
- Морская капуста , так как она содержит йод, фосфор, натрий, калий и магний, а также фолиевую и пантотеновую кислоты. Благодаря своему составу она улучшает обмен веществ в организме.
- Полезны все фрукты и овощи (желательно, свежие, приготовленные на пару или запеченные, так как тогда они сохранят все витамины и минералы), бобовые, так как в них содержатся сложные углеводы и клетчатка, а именно они и насыщают организм. При заболеваниях сердца врачи рекомендуют есть бананы ежедневно из-за высокого содержания калия.
- Растительные масла – подсолнечное, оливковое, кукурузное, соевое, так как они содержат моно- и полиненасыщеные жиры, а это витамины А , D, E, K, F, которые участвуют в образовании клеток и обмене веществ.
- Следует есть рыбу (скумбрию, сельдь, форель , сардину), дичь, телятину, индейку, курицу, так как в этих продуктах имеется высокое содержание белка и низкое содержание жиров, таким образом, достигается баланс обмена веществ.
- Молоко и молочные продукты, так как в них содержится лактоза, тиамин, витамин А, кальций.
- Мед, так как он является .
- Важно выпивать не менее 2 литров жидкости в сутки.
- Полезны изюм, орехи , чернослив, соевые продукты благодаря содержанию калия.
Народные средства лечения стенокардии
- В течение 8 недель нужно пить раз в день по 4 ч. Л. смеси из меда (1 литр), лимонов со шкуркой (10 шт) и чеснока (10 головок).
- Полезен настой из боярышника (10 ст. л) и плодов шиповника (5 ст. л), залитый 2 литрами кипятка и выдержанный сутки в тепле. Пить необходимо 1 стакан 3 раза в день перед едой.
- Смесь валерианы и настойки боярышника в пропорциях 1:1 убирает боль в сердце. Принимать необходимо по 30 капель полученной смеси с добавлением воды. Перед глотанием можно подержать настой пару секунд во рту.
- Помогает цветочный мед (1 ч. л.) с чаем, молоком, творогом по 2 раза в день.
- Настой из листьев душицы в пропорциях 1 ст. л. травы на 200 мл кипятка. Дать постоять 2 часа, принимать по 1 ст.л. 4 раза в день. Настой помогает утолять боль.
- Помогает жевание шкурки лимона перед каждым приемом пищи.
- Смесь из сока алоэ (взять минимум 3 листа), с 2 лимонами и 500 гр. меда. Хранить в холодильнике, употреблять по 1 ст.л. за час до еды. Курс лечения -год с перерывами на 4 недели каждые 2 месяца.
Опасные и вредные продукты при стенокардии
- Жиры животного происхождения, так как в них много холестерина, а он способствует появлению холестериновых бляшек в сосудах и, как следствие, вызывает атеросклероз. Сюда относятся жирные сорта мяса, например,
Ежегодно в России около 1 миллиона человек умирает от сердечно – сосудистых заболеваний (700 человек на 100 тысяч населения). Ведущее место по смертности занимают ишемическая болезнь сердца (ИБС) и мозговой инсульт. Проблема ишемической болезни сердца остается очень актуальной в современной кардиологии.
Причины развития ишемической болезни сердца
В результате атеросклероза коронарные артерии (это кровеносные сосуды по которым кровь доставляется к сердцу) сужаются. Как следствие этого, миокард недостаточно кровоснабжается и обогащение его кислородом снижается, развивается ишемическая болезнь сердца. Если атеросклеротическая бляшка изъязвляется с образованием тромба, возникает острое состояние – инфаркт миокарда.
Впервые в России в 1912 году Н.Н Аничков предложил “холестериновую теорию” возникновения атеросклероза. Он рассмотрел проблему атеросклероза, как процесс “инфильтрации” холестерина в стенку артерий.
Действительно, пусковым механизмом процесса развития атеросклероза является дисфункция эндотелия сосудов, то есть в сосудистую стенку начинается проникновение липидных частиц (тех самых “вредных” липопротеидов низкой плотности - ЛПНП). Затем запускаются различные механизмы, что в конечном итоге приводит к формированию фиброатеромы или атеросклеротической бляшки.
Выделяют факторы, которые способствуют дисфункции эндотелия сосудов. Их называют факторами риска развития и прогрессирования :
- Курение.
- Артериальная гипертония.
- Повышенный уровень холестерина.
- Низкая физическая активность.
- Стресс.
Курение
Риск развития сердечных заболеваний у курящих людей возрастает в 2 -3 раза. Никотин создает все предпосылки для развития атеросклероза (вызывает спазм сосудов, способствует формированию тромбов).
По наблюдениям врачей-кардиологов, у пациентов, бросивших курить, замедляется прогрессирование атеросклероза сосудов. Сегодня имеется богатый арсенал средств, помогающих отказаться от курения. При отказе от этой вредной привычки:
- Нормализуется артериальное давление.
Уменьшается одышка.
Уряжается пульс.
Увеличивается работоспособность.
Влияние гипертонии
Артериальное давление у здоровых людей не должно превышать 135/80 мм ртутного столба. Не стоит забывать, что гипертония не только способствует развитию атеросклероза, но и приводит к сосудистым катастрофам. Ведь недаром же гипертоническую болезнь называют “тихой убийцей”.
Повышенный уровень холестерина
В биохимическом анализе крови холестерин выше 5 ммоль/л считается повышенным! Необходимо придерживаться определенной диеты. Обязательно включайте в ваше меню фрукты и овощи, зелень, постное мясо и птицу, морепродукты, нежирное молоко и кисломолочные продукты, хлеб грубого помола, злаки. Следует исключить: жиры (оливковое, растительное масло можно), жирную свинину и говядину, соль (норма – 5 грамм в сутки), майонез, сладости. При соблюдении диеты происходит снижение общего холестерина в крови и замедляется процесс атеросклероза сосудов.
Необходимо употреблять жирные сорта рыбы, такие, как лосось, форель, семга и свежий тунец, селедка не соленая, скумбрия. В них содержится компонент омега-3, оказывающий благоприятный эффект на снижение триглицеридов крови, что также замедляет образование атеросклеротических бляшек. Дополнительным источником омега-3 являются размолотые семена льна и льняное масло.
Не пытайтесь снизить уровень холестерина биологически активными добавками, их эффективность не доказана! Если диета не помогает, врач вам может дать совет по приему препаратов, снижающих .
Избыточная масса тела
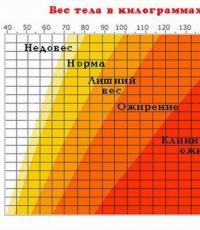
Избыточная масса тела неблагоприятна, так как способствует развитию артериальной гипертензии, сахарного диабета, дислипидемии (повышению “плохого” холестерина – ЛПНП, и снижению “хорошего” – липопротеидов высокой плотности). Ниже представлена таблица соотношения роста и веса тела. Если у вас избыточная масса тела, то вам нужно похудеть.

Объем талии у мужчин > 102 см, у женщин > 88 см рассматривается как абдоминальное ожирение, которое совместно с артериальной гипертензией и нарушением толерантности к глюкозе (или состоянием преддиабета) объединили в . Он является важнейшим фактором риска развития атеросклероза сосудов.
Низкая физическая активность
Ведите активный образ жизни, занимайтесь спортом. Кардиопротективный эффект физических нагрузок развивается даже если вы занимаетесь по 30 минут 3 раза в неделю!
Стресс

Пустырник необходимо принимать при стрессовых ситуациях
Имеется доказательная база, что частые психоэмоциональные ситуации, а также состояние депрессии, способствуют развитию атеросклероза.
Если стрессовые ситуации у Вас возникают ежедневно, врач может дать вам совет по поводу дополнительного приема седативных препаратов (валерианы или пустырника). Хороший эффект дает прием глицина (по 2 таблетки под язык три раза в день). Глицин уменьшает психоэмоциональное напряжение и улучшает засыпание.
Чаще выезжайте за город, свежий воздух Вам полезен. Положительные эмоции уменьшают вероятность возникновения ИБС.
Даже если у вас диагноз стенокардии подтвердился, не отчаивайтесь, при выполнении всех рекомендаций врачей, прогрессирование заболевания замедляется!
Проблемные вопросы при ишемической болезни сердца
Сексуальные отношения при ишемической болезни сердца
Сексуальные отношения обязательно обсудите с кардиологом! При близости с любимым человеком повышается частота сердечных сокращений до 130 ударов в минуту, что может спровоцировать не только приступ стенокардии, но и . Нельзя принимать Виагру! Нитраты и Виагра имеют одинаковые побочные эффекты – гипотензия и коллапс. Совместный их прием может вызвать резкое падение артериального давления.
Употребление алкоголя при стенокардии
Выбирайте не крепкие алкогольные напитки, предпочтительнее вина (лучше сухие красные). Пиво и водку лучше не употреблять!
Дозы алкогольных напитков в сутки, которые считаются безопасными – для мужчин не более 150 мл вина, для женщин – в два раза меньше.
Перед употреблением любых спиртных напитков, лучше проконсультироваться у вашего лечащего доктора!
Физические упражнения при ишемической болезни сердца
Даже если вам выставлен диагноз , не отказывайтесь от физических упражнений. Дозированная физическая активность всегда приветствуется. Вам будут полезны легкие ритмичные движения, катание на лыжах, плавание в бассейне, ходьба пешком, езда на велосипеде. При появлении сильных болей в сердце, головокружения, слабости, немедленно прекратите физическую нагрузку! Не рекомендуются интенсивные физические упражнения. Любой вид физической активности обсудите с вашим лечащим врачом!
Если вы перенесли инфаркт миокарда, то любые (даже повседневные) физические нагрузки необходимо постепенно увеличивать под контролем врача – кардиолога.
Виды физической активности, полезные при стенокардии



Несколько слов напоследок
Помните о факторах, провоцирующих приступы стенокардии:
Большие физические нагрузки (подъем тяжестей, бег).
Употребление большого количества алкоголя.

Сильный эмоциональный стресс.
Переедание.
Сексуальная активность.
Необходимо срочно обратиться к врачу, если:
Приступы стенокардии начали возникать чаще обычного, продолжительность приступов увеличилась.
Нитраты стали менее эффективными.
Приступы стенокардии возникают в покое.
Обобщая все вышеизложенное, хочется сказать, что раннее выявление и коррекция все факторов риска, является важным фактором профилактики атеросклероза, в том числе и ишемической болезни сердца! Здоровья Вам и вашим близким.
Видео о снижении уровня холестерина за счёт правильного питания
Стенокардия - одна из ишемических болезней сердца, при которой в артериях сужается просвет. Вопрос вреда алкоголя при стенокардии неоднозначен.
С одной стороны, спиртные напитки всегда наносят определенный ущерб организму, поскольку алкоголь является ядом для человека. С другой стороны, при определенных состояниях организма спиртное может нести и пользу, если принимать его правильно и исключительно с разрешения лечащего врача.
Можно ли пить алкоголь при стенокардии?
Считается, что если пить алкоголь в умеренных дозах, риск развития стенокардии и ИБС будет меньше. Такое влияние действительно возможно, если разобраться в причинах возникновения стенокардии. При этом заболевании сосуды, отвечающие за снабжение сердца кровью, перестают полноценно выполнять свои функции из-за сильного сужения. Сужение происходит из-за жировых бляшек, постепенно образующихся на стенках сосудов.
Ограниченное поступление крови приводит к неправильному функционированию сердца и сосудов. Повышается риск стенокардии, инфаркта и других опасных состояний, многие из которых могут окончиться летальным исходом. По этой причине следует сразу обратиться к врачам при наличии первых проблем с сердечно-сосудистой системой.
Важно не только следить за симптомами, но и регулярно проходить обследования и диспансеризацию. Многие болезни и патологии сердечно-сосудистой системы могут не проявлять себя годами и десятилетиями, пока болезнь не начинает проявлять явные симптомы или напрямую угрожать жизни.
В том числе по причине отсутствия своевременного лечения смертность от такой патологии достаточно высока:
- У пациентов с ишемической болезнью сердца смертность достигает 60%;
- Смертность от других болезней сердца находится на уровне 20%.
Как помогает алкоголь?
Профилактическое действие алкоголя обосновывается тем, что в небольших дозировках он обеспечивает достаточное расширение сосудов, чтобы не давать на ним образовываться жировым бляшкам. Помимо этого, в состоянии алкогольного опьянения в крови человека в принципе образуется меньше бляшек, поскольку холестерин начинает быстрее перерабатываться организмом.
Опять же, положительный эффект от алкоголя возможен только при строго ограниченном его распитии. В противном случае негативное влияние от этанола окажется в разы больше. Положительный эффект сменится отрицательным - при большой дозировки спиртного в крови холестериновых бляшек начинает образовываться больше, а не меньше.
При ишемической болезни сердца и стенокардии сравнительно безопасно пить следующее количество алкоголя:
- Крепких спиртных напитков: 20-40 грамм для мужчин, не более 20 грамм для женщин.
- Пиво и пивные напитки: не более 330 мл в день (подобный формат алкоголя продается в магазинах, поэтому контролировать количество выпитого достаточно просто).
- Бокал вина (~150 мл), вне зависимости от сорта (белое, красное).
Среди всех напитков полезней всего при стенокардии пить красное вино. Это напиток имеет ряд полезных свойств и в целом благоприятно влияет на сердечно-сосудистую систему, если не превышать рекомендуемую дозировку. В любом случае следует предварительно проконсультироваться с врачом о допустимости распития спиртных напитков.
Нет никаких доказательств того, что начав пить алкогольные напитки, непьющий человек получит какие-либо выгоды для сердечнососудистой системы. Следует запомнить, что даже незначительное превышение безопасных доз алкоголя влечет за собой значительное негативное влияние на сердечнососудистую систему как в сравнении с трезвенниками так и в сравнении с малопьющими.
Важно:
Определения и нормы алкоголя
В разных странах говоря о номе или порции алкоголя, подразумеваются разные объемы. В данном обзоре говоря об одной порции алкоголя, мы подразумеваем напиток, содержащий 10 мл эталонного алкоголя (спирта). Т.о. одна порция алкоголя это:
- 100 мл пива*
- 50 мл вина*
- 25 мл водки, коньяка*, виски*
* отмеченные напитки могут иметь разную крепость, поэтому приведены усредненные цифры.
Алкоголь и сердечнососудистая смертность
Di Castelnuovo A, Costanzo S, Bagnardi V, et al. Alcohol dosing and total mortality in men and women: an updated meta-analysis of 34 prospective studies. Arch Intern Med 2006; 166:2437.
В тоже время для мужчин употреблявших три и более порции алкоголя и для женщин употреблявших более двух порций алкоголя в день показатель смертности возрастал. В группе лиц страдавших алкоголизмом (6 и более порций в день) возрастал не только риск ердечнососудистой, но и риск внезапной смерти.
Wannamethee G, Shaper AG. Alcohol and sudden cardiac death. Br Heart J 1992; 68:443.
Анализ исследований среди лиц, не страдающих известными сердечнососудистыми заболеваниями, продемонстрировал такую же тенденцию, лица употребляющие алкоголь в незначительных количествах имели преимущества в сравнении с непьющими. Лица, злоупотребляющие алкоголем, существенно увеличивают риск как сердечнососудистой и внезапной смерти, так и смерти от других причин.
Тенденция снижения смертности у малопьющих наблюдалась в исследованиях как среди мужчин, так и среди женщин. В проспективном исследовании 490 тысяч пациентов относительный риск для мужчин составил 0,7 а для женщин 0,6
(Thun MJ, Peto R, Lopez AD, et al. Alcohol consumption and mortality among middle-aged and elderly U.S. adults. N Engl J Med 1997; 337:1705.)
Проспективное исследование среди женщин (более 85 000 женщин в возрасте от 34 до 59 лет наблюдаемых в течение 12 лет) дало следующие результаты
(Fuchs CS, Stampfer MJ, Colditz GA, et al. Alcohol consumption and mortality among women. N Engl J Med 1995; 332:1245.):
- Выпивающие 1-3 порции в неделю - относительный риск 0,83
- от 3 до 18 порций в неделю – относительный риск 0.88
- >18 порций в неделю – относительный риск 1.19
Проанализированные исследования позволяют сделать следующий вывод: незначительное и умеренное употребление алкоголя снижают сердечнососудистую смертность у пациентов как с известными болезнями сердечнососудистой системы, так и у здоровых лиц.
Даже незначительное превышение условно безопасных доз алкоголя увеличивает сердечнососудистую смертность. Пьянство и алкоголизм увеличивает все виды смертности .
Дополнительная информация по теме:
Алкоголь и ишемическая болезнь сердца
Минимальный риск развития ИБС выявлен у лиц, употребляющих от 2 до 7 порций алкоголя в неделю (Rehm JT, Bondy SJ, Sempos CT, Vuong CV. Alcohol consumption and coronary heart disease morbidity and mortality. Am J Epidemiol 1997; 146:495.).
Следует заметить, что не выявлено значительной пользы от употребления алкоголя среди лиц с изначально низким риском ИБС (ИМТ < 25, некурящих, питающихся здоровой пищей и регулярно занимающихся физкультурой)
Стенокардия и алкоголь – какие последствия ждут человека? Стенокардия представляет собой одно из проявлений ишемических заболеваний сердца, которое появляется у больного в результате сужения просвета в артериях. Чаще всего данная патология появляется у людей при развитии атеросклероза. Можно ли пить алкогольные напитки при развитии заболевания и как они будут действовать на организм при болезнях сердца?

Поэтому для нее характерен высокий летальный исход:

Позже группа ученых выяснила, что увеличить риск развития атеросклероза и, соответственно, стенокардии, способны:
- курение;
- диабет;
- наследственность;
- гипертонические патологии.

 Какие допустимые объемы алкоголя при развитии ишемической болезни:
Какие допустимые объемы алкоголя при развитии ишемической болезни:
 Ученые выяснили, что лучший напиток для больных, страдающих от стенокардии – красное вино, так как оно богато полезными веществами, положительно влияющими на организм.
Ученые выяснили, что лучший напиток для больных, страдающих от стенокардии – красное вино, так как оно богато полезными веществами, положительно влияющими на организм.
оме того, смертность в результате распития этого напитка у больных с ИБС намного ниже. Польза такого напитка обуславливается высоким содержанием в нем антиоксидантных веществ, которые позволяют сдерживать развитие бляшек атеросклероза.
Несколько правил по распитию спиртного:
alcogolizm.com
Влияние спиртного на сердечно-сосудистую систему при проявлениях стенокардии
Спиртные напитки в минимальном количестве обладают вазодилятирующим эффектом, они не дают сосудам спазмироваться, в том числе и венечным артериям, питающим миокард. Кроме того, алкоголь способствует уменьшению выработки липопротеидов низкой плотности. В результате минимального употребления спиртных напитков – не чаще раза в неделю – в ограниченном количестве, у пациента реже развивается полноценная ишемическая болезнь сердца (ИБС). Те холестериновые бляшки, что уже отложились на стенках сосудов, способны постепенно растворяться под минимальным воздействием алкоголя.
Приступ стенокардии вызывается резким сужением сосудов и ишемизацией сердечной мышцы. Во время приступа употреблять алкоголь строго запрещается, необходимо воспользоваться медикаментозными средствами. Употреблять спиртное разрешается только в случае отсутствия физических нагрузок. У терапевтических доз алкоголя есть возможность затормозить развитие ИБС и стабилизировать состояние пациента, уменьшив количество приступов.
Правила употребления алкоголя при ИБС и стенокардии
Клинические исследования проводились на пациентах, страдающих стенокардией напряжения. Было выяснено, что регулярное, но очень ограниченное употребление алкоголя не повлияло на развитие ИБС и не провоцировало новых приступов ангинозной боли. Пациенты, которые принимали спиртные напитки, реже умирали от осложнений или прогрессирования ИБС.
Самым полезным алкогольным напитком при стенокардии оказалось красное сухое вино. Этот напиток обладает не только положительными свойствами и влияет на процессы кроветворения, но и профилактирует приступы стенокардии. В красном вине содержатся витамины и минералы. Основной полезный компонент красного вина – антиоксиданты – вещества, восстанавливающие структуру сосудов и разрушающие наросты атеросклеротических бляшек на интиме.
Иногда при стенокардии можно выпивать небольшое количество живого пива. Это напиток является калорийным, но богатым полезными веществами. Пиво может содержать небольшой процент алкоголя, в умеренных дозах оно способствует профилактике ИБС.
Существуют дозировки алкоголя, которые допускается принимать при ИБС и стенокардии. Они отличаются в зависимости от пола пациента, а также должны корректироваться по возрасту и степени запущенности патологии.
Оптимальные количества следующие:
- 20–40 грамм для мужчин;
- не более 20 грамм для женщин.
Дозировка рассчитана на чистый спирт, поэтому необходимо для каждого напитка просчитать количество в миллилитрах, исходя из его крепости (количества градусов). В этом значении указана суточная дозировка, но рекомендуется выпивать это количество алкоголя за неделю.
То есть, если употреблять пиво, желательно выпивать не более 330 миллилитров в день. Если пить вино, то максимальная суточная доза составляет 150 грамм независимо от цвета напитка.
Как употреблять алкоголь с минимальным вредом для организма?
Спиртные напитки необходимо употреблять дозировано и контролировано.
Если пациент прислушается к предупреждению врача об опасности чрезмерного количества спиртного, то риски развития осложнений снизятся. Основные правила распития алкоголя следующие:
- спиртное должно быть качественным, без добавления искусственных веществ, приготовленное на натуральном сырье. Возможно употребление алкоголя домашнего происхождения, но высокой степени очистки;
- спиртное должно иметь значительный запас срока годности;
- алкоголь рекомендуется принимать исключительно во время еды, вместе с закуской. Не стоит делать это на голодный желудок, а также пить в чистом виде без пищи. При этом пища должна быть легкой, желательно белкового происхождения;
- напитки должны быть в меру охлаждены для лучшего восприятия организмом.
Этих постулатов можно придерживаться в любом случае – не только при существующей стенокардии, но и при ее профилактике и даже в случае отсутствия болезней. Кроме правил распития напитков, необходимо запомнить допустимые дозы в пересчете на чистый спирт. Не рекомендуется смешивать несколько напитков из продуктов разного происхождения. Во время застолья при употреблении нескольких вариантов питья стоит начинать с наименее крепкого напитка.
Противопоказания к алкоголю
Спиртные напитки не рекомендуется употреблять в случае сопутствующих патологий или при стенокардии 2, 3 или 4 функционального класса. Спиртные напитки запрещены к употреблению людям с цирротическими изменениями в печени, портальной гипертензией, почечной недостаточностью и панкреатитом. Беременным и кормящим стоит отказаться в употреблении алкоголя в любом количестве.
Отсутствие контроля дозировки алкоголя может привести к обострению хронических болезней, а также спровоцировать развитие инфаркта миокарда.
Если пациент принимает бета-адренобокаторы и другие гипотензивные препараты, прием алкоголя строго запрещен. Комбинации спиртных напитков с медикаментами может привести к развитию побочных эффектов и усилению действия основного препарата. Кроме того, этиловый спирт, содержащийся в алкоголе, способен вызвать развитие зависимости.
Стенокардия и алкоголь – относительно совместимые понятия, если комбинировать эти два фактора с умом. Ограниченное количество спиртных напитков разрешается употреблять при такой патологии, но делать это стоит нерегулярно, а также с учетом дозировки, сопутствующих патологий и класса стенокардии. Важно выбирать дорогие и качественные спиртные напитки, соблюдать общие рекомендации по их потреблению.
sosudoff.ru

Алкоголь – это напиток, который вызывает появление многих заболеваний или при их наличии усугубляет течение. Однако не всегда распитие спиртного несет вред и опасность для организма – ученые выяснили, что иногда алкогольная продукция способна приносить здоровью человека некоторую пользу, особенно если она будет приниматься в правильной дозе и после разрешения лечащего врача. Поэтому вопрос о том, можно ли пить спиртное при стенокардии и ИБС считается актуальным.
Врачи утверждают, что умеренная доза спиртного способствует уменьшению риска развития стенокардии. Почему это происходит? Дело в том, что данное заболевание развивается в организме человека в результате его поражения атеросклерозом, то есть патологией, при которой сосуды, отвечающие за снабжение сердечной мышцы кровью, сужаются в результате появления на их стенках жировых бляшек.
 В итоге такое состояние организма, когда неправильный и ограниченный кровоток вызывает появление на основании сосудов бляшек, ведет к возникновению многих опасных болезней, к которым относится инфаркт, стенокардия и так далее. Также нередко данное состояние вызывает летальный исход, поэтому при обнаружении признаков атеросклероза важно сразу обратиться к врачу, чтобы исключить развитие более опасных для здоровья болезней.
В итоге такое состояние организма, когда неправильный и ограниченный кровоток вызывает появление на основании сосудов бляшек, ведет к возникновению многих опасных болезней, к которым относится инфаркт, стенокардия и так далее. Также нередко данное состояние вызывает летальный исход, поэтому при обнаружении признаков атеросклероза важно сразу обратиться к врачу, чтобы исключить развитие более опасных для здоровья болезней.
Особенно возникновение стенокардии и иных патологий сердца опасно тем, что при раннем развитии они практически не имеют выраженных симптомов – признаки болезней могут появиться спустя ни один десяток лет.
Ишемическая болезнь по праву считается самой распространенной патологией, причем не только в нашей стране, но и во всем мире.
- 60% случаев смертей зафиксировано у пациентов с ишемической болезнью;
- 20% случаев смертей от других заболеваний сердечной мышцы.
Чтобы понять совместимость стенокардии и алкоголя, нужно разобраться, как составляющие этого напитка действуют на организм человека, в особенности на сосуды. В начале XX века врачи исследовали умерших, которые были больны циррозом печени.
 При этом ни у одного из них не было бляшек, которые появляются в результате развития атеросклероза. Что это значит? Значит, что алкоголь либо рассасывает и удаляет бляшки и тромбы, либо люди не дожили до того возраста, когда атеросклероз может поразить организм. Однако эти утверждения не оказались верными.
При этом ни у одного из них не было бляшек, которые появляются в результате развития атеросклероза. Что это значит? Значит, что алкоголь либо рассасывает и удаляет бляшки и тромбы, либо люди не дожили до того возраста, когда атеросклероз может поразить организм. Однако эти утверждения не оказались верными.
- курение;
- диабет;
- наследственность;
- гипертонические патологии.
В это же время ученые начали выяснять привычки всех людей, которые страдают от болезней сердца и пришли к очевидному результату – риск появления стенокардии и инфаркта увеличивается при отсутствии распития спиртного.
Поэтому при ишемической болезни можно в умеренном количестве принимать алкоголь, который восстановит стенки сосудов и не даст развиваться на них бляшкам, значительно сужающим их просвет.
 При приеме алкоголя в организме человека появляется меньше бляшек, которые при действии ЛПВП преобразуют холестерин и отправляют его с потоком крови обратно в печень. Вследствие этого, данный элемент не задерживается в сосудах, а быстро выводится из организма.
При приеме алкоголя в организме человека появляется меньше бляшек, которые при действии ЛПВП преобразуют холестерин и отправляют его с потоком крови обратно в печень. Вследствие этого, данный элемент не задерживается в сосудах, а быстро выводится из организма.
Поэтому можно с уверенностью сказать, что спиртное в оптимальном количестве благоприятно действует на липопротеины и свертываемость крови, что ведет к отсутствию развития многих сердечных заболеваний.
Важно заметить, что количество употребляемых алкогольных напитков напрямую зависит от их вида, так как каждый из них обладает разной крепостью.
Однако нужно напомнить, что злоупотребление спиртным несет большой вред для организма, так как в таком случае ЛПВП не смогут преобразовывать холестерин и выводить его, поэтому данный элемент будет оставаться в сосудах, а распады алкоголя, содержащиеся в крови, будут лишь способствовать появлению бляшек.
- Если больной будет употреблять пиво, ежедневная доза этого напитка не должна превышать 330 мл (при этом меньшее количество выпитого пива также благотворно скажется на здоровье, поэтому не стоит злоупотреблять распитием такого алкогольного продукта).
- Допустимая доза вина – 150 мл (при этом напиток может быть любым: красным, белым и так далее).
- Крепкие спиртные напитки стоит выпивать в количестве 20-40 грамм (женщинам можно пить совсем немного).
Стоит отметить, что к крепким напиткам можно отнести не только водку или спирт, но также коньяк, виски, текилу и так далее. Важно: чем «натуральней» напиток, тем больше пользы он принесет организму. К примеру, не стоить пить спиртное с сильной отдушкой или красителями.
Совсем маленькая выпитая доза алкоголя никак не подействует на ЛПВП, поэтому сильно ее уменьшать тоже не рекомендуется.
 Ученые выяснили, что лучший напиток для больных, страдающих от стенокардии – красное вино, так как оно богато полезными веществами, положительно влияющими на организм. Кроме того, смертность в результате распития этого напитка у больных с ИБС намного ниже. Польза такого напитка обуславливается высоким содержанием в нем антиоксидантных веществ, которые позволяют сдерживать развитие бляшек атеросклероза.
Ученые выяснили, что лучший напиток для больных, страдающих от стенокардии – красное вино, так как оно богато полезными веществами, положительно влияющими на организм. Кроме того, смертность в результате распития этого напитка у больных с ИБС намного ниже. Польза такого напитка обуславливается высоким содержанием в нем антиоксидантных веществ, которые позволяют сдерживать развитие бляшек атеросклероза.
После проведения исследований удалось выяснить, что пациенты, принимающие красное вино, реже умирают от болезней сердца. При этом в таком исследовании принимало участие около 13 000 больных, из которых лишь 2% погибли в результате быстрого развития стенокардии в организме.
Также в качестве профилактики можно пить пиво, которое тоже богато полезными веществами. Однако его нужно правильно выбрать, чтобы оно действительно принесло пользу организму.
- принимать его лучше во время еды;
- охлажденные напитки лучше влияют на организм и ЦНС человека;
- спиртное обязательно должно быть хорошего качества;
- перед распитием важно обязательно проверить срок годности.
Только в таком случае удастся избежать развития стенокардии и вернуть организму здоровье на долгие годы.
Внимание, только СЕГОДНЯ!
www.medrupro.ru
Причины развития ишемической болезни сердца
В результате атеросклероза коронарные артерии (это кровеносные сосуды по которым кровь доставляется к сердцу) сужаются. Как следствие этого, миокард недостаточно кровоснабжается и обогащение его кислородом снижается, развивается ишемическая болезнь сердца. Если атеросклеротическая бляшка изъязвляется с образованием тромба, возникает острое состояние – инфаркт миокарда.
Впервые в России в 1912 году Н.Н Аничков предложил “холестериновую теорию” возникновения атеросклероза. Он рассмотрел проблему атеросклероза, как процесс “инфильтрации” холестерина в стенку артерий.
Действительно, пусковым механизмом процесса развития атеросклероза является дисфункция эндотелия сосудов, то есть в сосудистую стенку начинается проникновение липидных частиц (тех самых “вредных” липопротеидов низкой плотности - ЛПНП). Затем запускаются различные механизмы, что в конечном итоге приводит к формированию фиброатеромы или атеросклеротической бляшки.
Выделяют факторы, которые способствуют дисфункции эндотелия сосудов. Их называют факторами риска развития и прогрессирования атеросклероза:
- Курение.
- Артериальная гипертония.
- Повышенный уровень холестерина.
- Избыточная масса тела.
- Низкая физическая активность.
- Стресс.
Курение
Риск развития сердечных заболеваний у курящих людей возрастает в 2 -3 раза. Никотин создает все предпосылки для развития атеросклероза (вызывает спазм сосудов, способствует формированию тромбов).
По наблюдениям врачей-кардиологов, у пациентов, бросивших курить, замедляется прогрессирование атеросклероза сосудов. Сегодня имеется богатый арсенал средств, помогающих отказаться от курения. При отказе от этой вредной привычки:
- Нормализуется артериальное давление.
Уменьшается одышка.
Уряжается пульс.
Улучшается память.
Увеличивается работоспособность.
Влияние гипертонии
Артериальное давление у здоровых людей не должно превышать 135/80 мм ртутного столба. Не стоит забывать, что гипертония не только способствует развитию атеросклероза, но и приводит к сосудистым катастрофам. Ведь недаром же гипертоническую болезнь называют “тихой убийцей”.
Повышенный уровень холестерина
В биохимическом анализе крови холестерин выше 5 ммоль/л считается повышенным! Необходимо придерживаться определенной диеты. Обязательно включайте в ваше меню фрукты и овощи, зелень, постное мясо и птицу, морепродукты, нежирное молоко и кисломолочные продукты, хлеб грубого помола, злаки. Следует исключить: жиры (оливковое, растительное масло можно), жирную свинину и говядину, соль (норма – 5 грамм в сутки), майонез, сладости. При соблюдении диеты происходит снижение общего холестерина в крови и замедляется процесс атеросклероза сосудов.
Необходимо употреблять жирные сорта рыбы, такие, как лосось, форель, семга и свежий тунец, селедка не соленая, скумбрия. В них содержится компонент омега-3, оказывающий благоприятный эффект на снижение триглицеридов крови, что также замедляет образование атеросклеротических бляшек. Дополнительным источником омега-3 являются размолотые семена льна и льняное масло.

Не пытайтесь снизить уровень холестерина биологически активными добавками, их эффективность не доказана! Если диета не помогает, врач вам может дать совет по приему препаратов, снижающих холестерин.
Избыточная масса тела
Избыточная масса тела неблагоприятна, так как способствует развитию артериальной гипертензии, сахарного диабета, дислипидемии (повышению “плохого” холестерина – ЛПНП, и снижению “хорошего” – липопротеидов высокой плотности). Ниже представлена таблица соотношения роста и веса тела. Если у вас избыточная масса тела, то вам нужно похудеть.

Объем талии у мужчин > 102 см, у женщин > 88 см рассматривается как абдоминальное ожирение, которое совместно с артериальной гипертензией и нарушением толерантности к глюкозе (или состоянием преддиабета) объединили в метаболический синдром. Он является важнейшим фактором риска развития атеросклероза сосудов.
Низкая физическая активность
Ведите активный образ жизни, занимайтесь спортом. Кардиопротективный эффект физических нагрузок развивается даже если вы занимаетесь по 30 минут 3 раза в неделю!
Стресс
Имеется доказательная база, что частые психоэмоциональные ситуации, а также состояние депрессии, способствуют развитию атеросклероза.
Если стрессовые ситуации у Вас возникают ежедневно, врач может дать вам совет по поводу дополнительного приема седативных препаратов (валерианы или пустырника). Хороший эффект дает прием глицина (по 2 таблетки под язык три раза в день). Глицин уменьшает психоэмоциональное напряжение и улучшает засыпание.
Чаще выезжайте за город, свежий воздух Вам полезен. Положительные эмоции уменьшают вероятность возникновения ИБС.
Даже если у вас диагноз стенокардии подтвердился, не отчаивайтесь, при выполнении всех рекомендаций врачей, прогрессирование заболевания замедляется!
Проблемные вопросы при ишемической болезни сердца
Сексуальные отношения при ишемической болезни сердца
Сексуальные отношения обязательно обсудите с кардиологом! При близости с любимым человеком повышается частота сердечных сокращений до 130 ударов в минуту, что может спровоцировать не только приступ стенокардии, но и инфаркт миокарда. Нельзя принимать Виагру! Нитраты и Виагра имеют одинаковые побочные эффекты – гипотензия и коллапс. Совместный их прием может вызвать резкое падение артериального давления.
Употребление алкоголя при стенокардии
Выбирайте не крепкие алкогольные напитки, предпочтительнее вина (лучше сухие красные). Пиво и водку лучше не употреблять!
Дозы алкогольных напитков в сутки, которые считаются безопасными – для мужчин не более 150 мл вина, для женщин – в два раза меньше.
Перед употреблением любых спиртных напитков, лучше проконсультироваться у вашего лечащего доктора!
Физические упражнения при ишемической болезни сердца
Даже если вам выставлен диагноз стенокардии, не отказывайтесь от физических упражнений. Дозированная физическая активность всегда приветствуется. Вам будут полезны легкие ритмичные движения, катание на лыжах, плавание в бассейне, ходьба пешком, езда на велосипеде. При появлении сильных болей в сердце, головокружения, слабости, немедленно прекратите физическую нагрузку! Не рекомендуются интенсивные физические упражнения. Любой вид физической активности обсудите с вашим лечащим врачом!
Если вы перенесли инфаркт миокарда, то любые (даже повседневные) физические нагрузки необходимо постепенно увеличивать под контролем врача – кардиолога.
Виды физической активности, полезные при стенокардии
Несколько слов напоследок
Помните о факторах, провоцирующих приступы стенокардии:
Большие физические нагрузки (подъем тяжестей, бег).
Повышение артериального давления.
Употребление большого количества алкоголя.

Сильный эмоциональный стресс.
Переедание.
Сексуальная активность.
Необходимо срочно обратиться к врачу, если:
Приступы стенокардии начали возникать чаще обычного, продолжительность приступов увеличилась.
Нитраты стали менее эффективными.
Приступы стенокардии возникают в покое.
Обобщая все вышеизложенное, хочется сказать, что раннее выявление и коррекция все факторов риска, является важным фактором профилактики атеросклероза, в том числе и ишемической болезни сердца! Здоровья Вам и вашим близким.
sovdok.ru
ПРАВИЛЬНО ВЕДИТЕ СЕБЯ ВО ВРЕМЯ ПРИСТУПА СТЕНОКАРДИИ
Приступ стенокардии следует сразу же купировать. Если он возник во время ходьбы, остановитесь, если в момент начала приступа вы лежали, сядьте, спустив с постели ноги, и положите под язык таблетку нитроглицерина. Неправильно делают те, кто выжидает пять и более минут в надежде, что боль пройдет сама. Это может привести к тому, что приступ затянется, и тогда уже прием нитроглицерина окажется неэффективным.
Особенно важно немедленно принять нитроглицерин в тех случаях, когда приступ стенокардии развился в ответ на какое-либо психоэмоциональное напряжение.
Если больной знает, что предстоящая нагрузка, например, ходьба в гору или выход в морозный день на улицу, выступление с докладом, может вызвать у него приступ стенокардии, следует принять нитроглицерин заранее, профилактически.
Нитроглицерин и другие препараты, назначаемые при стенокардии, действуют до тех пор, пока в достаточной концентрации циркулируют в крови, обычно это продолжается несколько часов.
Некоторым достаточно принимать препарат 2-3 раза в сутки в утренние и дневные часы. В тех случаях, когда приступы стенокардии возникают в любое время суток, в том числе и по ночам, врач может порекомендовать принимать лекарство до 4-6 раз в сутки.
БРОСЬТЕ КУРИТЬ
Больной стенокардией должен решительно отказаться от курения. Компоненты табачного дыма, попадая в кровь, повреждают клетки, выстилающие стенки сосудов, в том числе и коронарных. Это создает условия для отложения на них холестерина (атеросклеротических бляшек).
Курение вредно еще и потому, что окись углерода, входящая в состав табачного дыма, приводит к образованию в эритроцитах карбоксигемоглобина. В результате значительно уменьшается способность крови доставлять кислород к тканям, поэтому и возрастает вероятность возникновения приступов.
Большинство страдающих стенокардией навсегда бросают курить и не сожалеют об этом. Слабовольные хотя и осознают вред курения, но не находят в себе сил избавиться от этой привычки. И лишь немногие упрямцы пытаются доказать себе и окружающим, что курение не вредит их здоровью. Глубокое заблуждение!
Научные данные убедительно доказывают, что курение больше, чем какие-либо другие факторы риска, ухудшает течение ишемической болезни сердца.
Некоторые больные мотивируют нежелание отказаться от курения тем, что боятся пополнеть. Действительно, у бросивших курить улучшается аппетит, масса тела у них может возрасти. Но это явление временное, если человек не разрешает себе переедать.
ХУДЕЙТЕ БЕЗ ДИЕТЫ
Обильная еда, особенно на ночь, может вызвать приступ стенокардии. Известно и другое — при одинаковом состоянии коронарных артерий полные больные хуже переносят физические нагрузки, чем худые. У них чаще нарушается липидный состав крови, из-за чего быстрее развивается коронарный атеросклероз.
А ведь от лишних килограммов не так уж трудно избавиться, если, конечно, очень захотеть. Об этом свидетельствует клинический опыт применения низкокалорийной диеты, которая позволяет у большинства больных стенокардией добиться снижения массы тела. Есть люди, которые считали еду чуть ли не первейшей радостью жизни. Но, похудев и почувствовав себя лучше, они, как правило, проводили переоценку ценностей.
Разумеется, лечение в стационаре необходимо лишь страдающим тяжелой степенью ожирения, осложненного многими недугами. Большинству же людей, чтобы сбросить лишние килограммы, совсем необязательно садиться на диету. Просто надо заставить себя ограничить в рационе количество хлеба, макарон, сладостей, отказаться от жирных, жареных блюд, копченостей, солений. И через некоторое время вы заметите, что начали худеть.
НИ КАПЛИ СПИРТНОГО!
Пора сдать в архив ложное представление о якобы сосудорасширяющем действии алкоголя и о том, что его можно использовать для купирования приступа стенокардии. Алкоголь способен вызывать лишь спазм коронарных артерий, инфаркт миокарда.
У людей с нормальными коронарными сосудами в момент алкогольного опьянения иногда возникают тяжелые нарушения ритма сердца. Эта опасность резко усиливается при суженных коронарных артериях.
Нельзя сбрасывать со счетов и тот факт, что в состоянии даже легкого алкогольного опьянения больной стенокардией может потерять над собой контроль и допустить опасные перегрузки, на которые никогда бы не решился трезвым.
И наконец, регулярные возлияния способствуют ожирению, ослабляют сердечную мышцу, ухудшают течение ишемической болезни сердца.
НЕУКОСНИТЕЛЬНО СОБЛЮДАЙТЕ РЕЖИМ ДНЯ
Вряд ли возможно избежать приступов стенокардии без упорядочения режима дня, поэтому работающим пациентам можно посоветовать не брать сверхурочной работы, совместительства, многочисленных общественных поручений, требующих больших затрат физической или нервной энергии.
И обязательно надо активно отдыхать после работы: лучше спокойная прогулка, чем сидение перед экраном телевизора. Недопустимо занимать выходной день работой, его по возможности следует провести на природе. Надо заранее посоветоваться с врачом, куда поехать в отпуск.
ТРУДНО, НО НЕОБХОДИМО
Отказаться от вредных привычек, изменить характер питания, режим дня, конечно, непросто, но жизненно
необходимо! При этом каждый, исходя из своих возможностей, должен понимать, что многое, вчера еще привычное и приятное, сегодня для него уже стало вредным.
Пренебрегая запретами врача и не желая себя ни в чем ограничивать, больные стенокардией тем самым наносят себе огромный вред. Такое поведение значительно повышает риск возникновения инфаркта миокарда и его тяжелых осложнений.
Неправильно поступают и те больные стенокардией, которые ограждают себя даже от самых малых физических и психоэмоциональных нагрузок, ведут, как говорится, растительное существование и тем самым уходят в болезнь.
Давно и неопровержимо доказано: проводить свободное время на диване, у телевизора-значит детренировать свой организм, усугублять течение болезни.
Нельзя одобрить и такой образ жизни, когда, пытаясь противостоять недугу, больные бросаются в крайности: сами себе назначают голодание, сыроедение или начинают вдруг заниматься бегом, не получив на это разрешения врача.
К счастью, большинство больных стенокардией правильно оценивают свое состояние, выполняют рекомендации врачей относительно режима жизни и лечения. А это способствует повышению возможностей организма, больные начинают лучше переносить нагрузки, и приступы стенокардии возникают у них все реже и реже.
klub100let.ru
Допустимые объемы
Понятия «стандартная порция алкоголя» не существует. Имеются некие принятые нормы по данному поводу. Например, пиво продают в таре объемом 330 мл. В этом объеме содержится около 17 гр. алкоголя. Такое же количество содержится в 150 мл вина или 50 мл, крепких спиртных напитков – водка, виски, коньяк и пр.
Умеренная доза для женщин составляет – 10-20 гр. этанола, для мужчин – 30-40 гр.
В 2002 году данные по взаимосвязи алкоголя и риска развития ИБС были представлены на съезде Американской ассоциации сердечно-сосудистых заболеваний. Анализировались результаты обследования 128 934 пациентов. Летальный исход произошел в 16539 случаях, в том числе 3 001 — от ишемической болезни сердца.
Были проверены их истории болезней и выяснилось, что у тех, кто выпивал каждый день по 1-2 стандартные порции, вероятность смерти от данного недуга уменьшалась на 32%.
Риск заболевания снижается и у тех людей, которые употребляют менее двух стандартных порций спиртных напитков в день. В данном случае основное значение имеет факт уменьшения свертываемости крови. В малых дозах алкоголь практически не влияет на содержание ЛПВП.
Можно ли употреблять алкоголь при ИБС
Ранее были рассмотрены многочисленные исследования, которые подтверждают наличие связи между употреблением спиртных напитков и уменьшением риска развития недуга. Таким образом, ИБС и алкоголь совместимы.
Следует помнить о том, что допускается употребление исключительно в умеренных дозах Злоупотребление спиртными напитками способно нанести серьезный вред здоровью, в том числе негативным образом сказаться на сердечнососудистой системы.
Кроме того, следует помнить, что алкоголь – это не средство для оздоровления. Его нельзя принимать с определёнными лекарственными препаратами, так как это может спровоцировать побочные эффекты. Алкоголь в умеренных дозах при ИБС допускается, но только при отсутствии противопоказаний.
Помните о том, что одномоментная большая доза спиртного может стать причиной летального исхода или возникновения мозговых инсультов.
Какой напиток предпочесть
Окончательно ученым не удалось выяснить имеется ли разница в положительном влиянии неодинаковых спиртных напитков. Предположение о наибольшей пользе красного вина появилось на основе исследований уровня смертности в разных странах. Так, во Франции – столице виноделов — количество летальных исходов от ИБС вдвое меньше, чем в США.
Польза красного вина объясняется наличием в его составе большого количества веществ, обладающих антиоксидантными свойствами. Именно они позволяют сдерживать процесс развития атеросклероза.
Мнение о пользе красного вина было подтверждено исследователями из Данни, которые наблюдали 13 тыс. пациентов. По результатам анализа выяснилось, что больные, предпочитающие этот напиток, реже умирают от ИБС.
В целом обобщая результаты многочисленных опытов можно отметить, что наименьшая смертность зафиксирована среди любителей вина и пива. При этом из двух напитков предпочтительным является первый. Он уменьшает вероятность по сравнению с пивом на 25%.
О связи стенокардии и ИБС читайте в другой нашей статье.
Что делать при наличии ИБС и пароксизма фибрилляции предсердий вы узнаете отсюда.
serdce.hvatit-bolet.ru
Лечение стенокардии
Цель лечения стенокардии — обеспечить оперативное снятие симптомов, предупредить появление приступов в будущем и снизить риск дальнейших осложнений.
Если врачи считают, что вы находитесь в группе повышенного риска, вероятно, вам будет рекомендована комбинация хирургической операции и лекарственного лечения. Операция также может быть показана в случае, если лекарственное лечение не помогает.
Если врачи считают, что риск инфаркта или инсульта у вас невелик, скорее всего, можно значительно снизить его с помощью приема лекарств и коррекции образа жизни.
Быстрое снятие симптомов при стенокардии
Тринитроглицерин — это лекарство, которое широко используется для быстрого снятия симптомов стенокардии. Он также может использоваться в качестве предупредительной меры перед выполнением действий, которые могут спровоцировать приступ стенокардии, например, таких как физические упражнения. Тринитроглицерин относится к группе лекарственных средств нитраты. Нитраты расслабляют и расширяют кровеносные сосуды, из-за чего приток крови к сердцу увеличивается.
Тринитроглицерин бывает в виде таблеток, которые нужно держать под языком, а также в виде спрея. Вскоре после приема тринитроглицерина у вас могут появиться головные боли, покраснение лица и головокружение.
Во время приема тринитроглицерина вам необходимо воздержаться от употребления алкоголя, так как он может усилить его побочные действия. Если у вас кружится голова, не садитесь за руль автомобиля и не управляйте сложными или тяжелыми механизмами.
Одна доза тринитроглицерина обычно облегчает боль в течение 2-3 минут. Если первая доза не помогла, через 5 минут можно принять вторую.
Позвоните по телефону скорой помощи — 03 со стационарного телефона, 112 — с мобильного и вызовите скорую помощь, если боль не проходит в течение 5 минут после принятия второй дозы тринитроглицерина.
Срок годности таблеток тринитроглицерина обычно составляет 8 недель, после чего вам нужно обновлять запас. Поэтому вам, возможно, больше подойдет тринитроглицерин в виде спрея, так как у него дольше срок годности.
Профилактика приступов стенокардии
Для предупреждения приступов также используются лекарственные средства. Скорее всего, вам будет нужно ежедневно принимать, по крайней мере, один препарат всю оставшуюся жизнь.
Ваш врач-терапевт или кардиолог (специалист по заболеваниям сердца), скорее всего, сначала попробует один препарат, чтобы увидеть, помогает ли он предупредить симптомы стенокардии. Такой подход называется монотерапия. Если желаемого эффекта не достигнуто, врач может прописать два препарата. Такой подход называется комбинированная терапия.
Сначала используется препарат, который называется бета-блокатор или препарат, который называется блокатор кальциевых каналов («антагонист кальция»), чтобы сократить частоту приступов стенокардии. Выбор препарата будет зависеть от состояния вашего здоровья, а в некоторых случаях — от ваших личных предпочтений.
Бета-блокаторы заставляют сердце биться медленнее и с меньшей силой. Это означает, что после физических нагрузок сердцу требуется меньше крови и кислорода, и это может либо предотвратить стенокардию, либо сократить частоту ее приступов. Среди распространенных побочных действий бета-блокаторов — чувство усталости, похолодание рук и стоп, понос и тошнота.
Бета-блокаторы также могут взаимодействовать с другими лекарствами, вызывая негативные побочные эффекты. Проконсультируйтесь с вашим врачом или фармацевтом перед приемом вместе с бета-блокаторами других лекарств, в том числе продающихся без рецепта.
Блокаторы кальциевых каналов (антагонисты кальция) расслабляют мышцы, которые образуют стенки артерий, что приводит к увеличению притока крови к сердцу. Среди побочных действий блокаторов кальциевых каналов — покраснение лица, головные боли, головокружение, чувство усталости и кожная сыпь. Однако эти побочные эффекты должны пройти в течение нескольких дней после того, как ваш организм привыкнет к препарату.
Если вы не можете принимать бета-блокаторы или блокаторы кальциевых каналов по медицинским показаниям, или если их побочные эффекты слишком неприятны для вас, ваш врач может назначить другой препарат.
Нитраты длительного действия похожи на тринитроглицерин, но они предназначены для предупреждения симптомов в долгосрочной перспективе. Побочные эффекты включают головную боль и иногда покраснение лица, но они должны пройти с течением времени.
Если вы принимаете нитраты длительного действия, вам не следует принимать препарат для повышения потенции силденафил (виагра). Это вызвано тем, что комбинация двух препаратов может вызвать опасное снижение артериального давления.
Ивабрадин — это новый вид препаратов, имеющий схожий эффект с бета-блокаторами, так как он тоже замедляет сердцебиение. Однако механизм действия ивабрадина отличается от бета-блокаторов, а это означает, что его могут принимать люди, которым бета-блокаторы противопоказаны по медицинским показаниям, например, при хронической обструктивной болезни легких.
Распространенный побочный эффект ивабрадина — появление вспышек света перед глазами. Если вы испытываете такой побочный эффект, вам не следует водить автомобиль ночью, так как это может быть небезопасно. Обратитесь к врачу за рекомендацией.
Никорандил — это активатор калиевых каналов, который действует схожим образом, что и блокаторы кальциевых каналов, расширяя коронарные артерии, чтобы увеличить приток крови к сердцу. Однако так как активаторы калиевых каналов достигают этого эффекта другим способом нежели блокаторы кальциевых каналов, то их могут использовать люди, которые не могут принимать блокаторы кальциевых каналов по медицинским показаниям.
Среди побочных эффектов никорандила — головокружение, головные боли и тошнота.
Ранолазин действует, расслабляя сердечные мышцы для улучшения кровотока и предупреждения приступов стенокардии. В отличие от других лекарств, применяемых для предупреждения приступов стенокардии, ранолазин не влияет на частоту сердцебиения, поэтому он может стать более подходящим альтернативным методом лечения для людей с сердечной недостаточностью или аритмией. Распространенные побочные эффекты ранолазина: запор, головокружение и чувство слабости.
Если единственный препарат вам не помогает, вероятно, вам будет назначена комбинация препаратов. Это называется комбинированной терапией. Если комбинированная терапия не поможет, вас могут направить на хирургическое лечение (см. ниже).
Снижение риска инфаркта миокарда и инсульта
Существуют 3 препарата, помогающие снизить риск инфаркта и инсульта у людей со стенокардией.
Статины действуют путем блокирования действия фермента в вашей печени, который участвует в синтезе холестерина. Снижение уровня холестерина в крови должно предотвратить дальнейшее повреждение ваших коронарных артерий и снизить риск инфаркта и инсульта.
Статины иногда имеют незначительные побочные эффекты, такие как запор, понос и боль в животе.
Низкодозовый аспирин относится к виду препаратов, которые называются антитромбоцитарное средство (антиагрегант). Он используется для того, чтобы сделать вашу кровь менее «липкой» и предотвратить формирование тромбов, что позволяет снизить риск инфаркта.
Побочные эффекты низкодозового аспирина редки и включают в себя раздражение желудка и кишечника, несварение желудка и тошноту. Если у вас аллергия на аспирин или вы не можете принимать его из-за наличия другого заболевания, которое может от этого обостриться (например, язва желудка), существуют также и иные лекарственные средства — антиагреганты.
Ингибиторы АПФ (ингибиторы ангиотензинпревращающего фермента) — это препараты, которые могут применяться для снижения кровяного давления. Ингибиторы АПФ блокируют активность гормона ангиотензина II, сужающего кровеносные сосуды. Помимо того, что ингибиторы АПФ снимают нагрузку с сердца, они также улучшают кровообращение по всему телу.
Известно, что в отдельных случаях ингибиторы АПФ снижают приток крови к почкам, что может негативно отразиться на эффективности их работы. Поэтому перед приемом ингибиторов АПФ необходимо провести анализ крови и мочи, чтобы убедиться, что у вас нет заболеваний почек. Если вы продолжаете принимать ингибиторы АПФ, возможно, потребуется ежегодно делать анализы крови и мочи.
Побочные эффекты ингибиторов АПФ включают в себя устойчивый сухой кашель, головокружение, чувство усталости и слабости, хотя они должны пройти в течение нескольких дней. Проконсультируйтесь с вашим врачом или фармацевтом перед тем, как принимать лекарственные средства вместе с ингибиторами АПФ, так как они могут вызывать побочные эффекты.
Хирургическая операция при стенокардии
Хирургическая операция обычно показана в случаях, если симптомы стенокардии не устраняются с помощью лекарственного лечения. Вместе с тем, после операции вам, возможно, придется продолжить принимать то или иное лекарственное средство.
Для лечения стенокардии применяются два основных вида операций:
- аорто-коронарное шунтирование(АКШ), при котором из другой части тела берется часть кровеносного сосуда и используется для перенаправления кровотока, минуя заблокированную или суженную часть артерии;
- стентирование или коронарная ангиопластика — расширение суженного участка артерии при помощи очень маленькой трубки, которая называется стент или баллона.
 Выбор одной из этих операций зависит от многих факторов. В ряде случаев, выполнение одной из них оказывается невозможным, например, из-за особенностей строения кровеносных сосудов человека.
Выбор одной из этих операций зависит от многих факторов. В ряде случаев, выполнение одной из них оказывается невозможным, например, из-за особенностей строения кровеносных сосудов человека.
Эффективность ангиопластики (стентирования) и АКШ в лечении стенокардии и предотвращении летальных осложнений сравнима, хотя каждая техника имеет свои достоинства и недостатки.
Так как при ангиопластике не требуется делать больших разрезов на теле, восстановление после операции проходит значительно быстрее, а послеоперационные боли значительно слабее.
Основной недостаток ангиопластики — повышенный, по сравнению с АКШ, риск повторной закупорки разблокированного участка артерии. Согласно последним данным, дополнительная операция требуется примерно в 1 случае из 25.
АКШ обычно назначается больным диабетом и (или) людям старше 65 лет, а также в тех случаях, если закупорены три и более кровеносных сосуда, по которым кровь поступает в сердце.
Исследования свидетельствуют о том, что применение техники АКШ при таких обстоятельствах с большей вероятностью продлевает жизнь больного, нежели ангиопластика (стентирование). Согласно недавно полученным сведениям, у людей, которым была сделана операция АКШ, качество жизни в долгосрочной перспективе немного выше.
Недостаток АКШ — более сильные послеоперационные боли, а также более долгое время восстановления, которое составляет в среднем 12 недель по сравнению с 1-2 неделями при ангиопластике.
Если лечение стенокардии неэффективно
Если симптомы стенокардии не проходят, несмотря на лекарственное лечение и операцию (или если операция противопоказана), может быть применен иной подход. В рамках этого подхода может применяться психологическая или поведенческая терапия, например, когнитивно-поведенческая психотерапия (когнитивно-бихевиоральная терапия).
Когнитивно-поведенческая психотерапия может помочь выработать навыки, с помощью которых вам будет проще справиться с вашим заболеванием, управлять симптомами и облегчать их.
Есть определенные виды лечения, по которым у специалистов нет однозначных рекомендаций, стоит ли их использовать для снятия боли у людей со стабильной стенокардией (вид стенокардии, вызываемый физическим или эмоциональным напряжением, который обычно проходит во время отдыха). Они включают в себя:
- чрескожная электростимуляция нервов, при которой используется небольшая машинка на аккумуляторах, посылающая в тело электрические импульсы для того, чтобы облегчить боль;
- усиленная наружная контрпульсация, при которой икры, бедра и ягодицы обжимаются манжетами, которые раздуваются в такт с биением сердца. Это помогает улучшить кровоток к сердцу и от него;
- акупунктура (иглоукалывание) — вид древней китайской медицины, при которой в определенные места тела вводятся тонкие иглы.
Эти методы лечения неоднозначны, так как нет достаточной доказательной базы их эффективности и безопасности для людей со стабильной стенокардией.
Лечение нестабильной стенокардии
Если у вас нестабильная стенокардия, после того, как вас положат в больницу, вам дадут лекарство от формирования тромбов, чтобы снизить риск инфаркта миокарда или инсульта. Обычно дается аспирин, который помогает разжижать кровь, за исключением тех случаев, если вы по какой-то причине не можете его принимать, например, при заболевании печени.
Скорее всего, вам пропишут еще одно разжижающее кровь лекарство — клопидогрел, которое вам может понадобиться принимать по меньшей мере в течение 12 месяцев (если вы не можете принимать аспирин, вам пропишут только клопидогрел). Вам, возможно, также сделают укол с дополнительной дозой препарата, разжижающего кровь, такого как фондапаринук или гепарин. Скорее всего, будет проведен ряд обследований и анализов с тем, чтобы определить риск инфаркта в будущем.
Если риск умеренно высокий, для оценки степени и месторасположения сужения вашей коронарной артерии может быть проведено такой вид обследования как коронарография. При значительном сужении может проводиться операция по аорто-коронарному шунтированию (АКШ) или чрескожному коронарному вмешательству (ЧКВ) для расширения артерии.
Исследование лекарственных средств
В результате исследования, проведенного в 2010 г, было выявлено, что препарат аллопуринол, изначально используемый для лечения подагры, может помогать предотвращать приступы стенокардии.
Аллопуринол дешевле многих препаратов от стенокардии и, как правило, вызывает меньше побочных действий. Однако необходимы более масштабные клинические испытания, чтобы подтвердить безопасность и эффективность аллопуринола для большинства людей со стенокардией.